疾病,对人们而言是一个无法预知的风险事件,尤其罹患重大...
摸底罕见病,待政府接盘
2017年2月14日,当许多人在庆祝甜蜜的节日时,25岁的孟莹君在其微博上发布了一条求助信息,因其患有肝豆状核变性罕见病,需要长期服用一种叫做“青霉胺片”的药品配合治疗。但是,某一天,孟莹君却发现自己一直服用的药品停产了。
目前中国还有多少像孟莹君一样,为了身患的罕见病在无助地与病魔抗争着,中国到底有多少罕见病种是个未知数,有多少罕见病患者也是未知数,连罕见病的定义目前也在留白中,更不用提及中国罕见病救治的措施。
罕见病(rare disease)又称“孤儿病(orphan disease)”,根据世界卫生组织(WHO)的定义,罕见病的患病人数占总人口的0.65‰~1‰,但在中国还没有明确的定义。
2014年曾经红极一时的全球慈善活动“冰桶挑战”,让公众开始关注ALS(肌萎缩侧索硬化症,患者俗称“渐冻人”)等罕见病。
随着信息传递的便捷化,罕见病逐渐进入普通公众的视线:头发眉毛雪白的“月亮孩子”(白化病)、骨头稍稍受力就骨折的“瓷娃娃”(成骨不全症)、轻轻一碰就出血的“血友病”等。罕见病患者也在努力自救。

罕见病确诊大约需要5~30年时间,诊断并不容易。图为广西女孩董倩趴在床上听课,她2005年被诊断为先天性成骨不全症,即“瓷娃娃病”。
罕见病用药指用于治疗、诊断和预防罕见病或罕见症状的药物,也被称为“孤儿药(orphan drugs)”。在目前确认的约7000种罕见病中,绝大部分都是无药可治的,只有少数有药可治,但是价格非常昂贵,多数患者都难以承受。
罕见病的家底不明
“在中国,罕见病还没有明确的定义,也没有国产孤儿药,目前只能依靠进口的100多种孤儿药。罕见病的救治费用高,家庭负担重。”山东省医学科学院院长、山东省罕见疾病防治协会会长韩金祥在接受第一财经采访时表示。
罕见病在中国的留白将会如何填补?答案直接关乎那些独自与疾病痛苦抗争着的孤儿病群体。
目前全球范围内已确认的罕见病病种约6000至7000种,占人类疾病的10%左右,只有不到5%的罕见病有治疗方法。欧盟orphanet数据库公布了5781种罕见病,其中1500多种罕见病在欧洲的患病率已有统计数字报道;美国ORDR数据库涵盖6800多种罕见疾病。
中国还没给出罕见病明确的定义,由于我国人口众多,如果按照WHO对罕见病的定义,即使发病率较低的罕见病,在我国总的患病人数也非常可观,初步估计中国有1680多万罕见病患者。
“目前我国罕见病研究很尴尬,全国到底有多少病种,多少病例,发病率最高的罕见病是哪些种类,这些都是未知数,从来没有进行过摸底,不清楚我们罕见病的家底是多少,同时也没有罕见病登记系统。”韩金祥表示。
一切政策制定的来源一定是基础数据的支持,但在罕见病领域,中国遭遇了数据瓶颈。
“中国罕见病流行病学关键数据主要参考国外数据简单推算得出,观点难以统一; 国内罕见疾病登记系统不完善,数据采集困难;常规的现场调查的方法不适用罕见病,针对罕见病的流行病学分析方法缺乏。这一现状造成我国罕见病相关权威数据缺乏,直接影响政策制定和推动的力度、速度、广度。”韩金祥表示。
国际上对于罕见病定义,不仅指发病率低,同时还要考虑它危及生命或长期困扰健康,美国还添加了一项:药物研制和生产无商业回报。

“针对以上影响中国罕见病政策制定的数据瓶颈,我们团队联合多家医疗机构用3年时间在全国8个省份100家三甲医院,差不多覆盖全国人口60%的区域,针对十年间(2003年~2013年)中国罕见病的流行病学情况开展调查研究。”韩金祥表示。
调查发现,我国罕见病的范畴更倾向于先天性、慢性非肿瘤性疾病,欧洲和美国定义的罕见病种类:6000~8000种,被国内经常引用,并被广泛接受。4299种罕见病(排除肿瘤、传染病、中毒、外伤等)中,100家三甲医院仅见952种,不足1/4。
“我国罕见病的诊断水平低,有些疾病不能确诊;欧美罕见病分类更细,包含亚型,如‘成骨不全’可分为1~8型,而我国在临床上统一诊断为‘成骨不全’。最常见的罕见病前10位(Orphanet定义)约占1/3,我国临床常见。在罕见病系统分布中,以先天性畸形、染色体异常、内分泌代谢和神经系统为主。”韩金祥表示。
数据的挖掘和分析,可以用于估算全球或地区的疾病负担。韩金祥解释说,一种疾病的发病率、患病率、缓解率、病死率、死亡率是相关的。可以通过几个指标推测出其他指标。“其中肝豆状核变性和A型血友病国内开展过部分地区的监测调查,这与我们计算的患病率数值接近,表明我们建立的流行病学方法具有较高的准确性,能够较好地反映实际的罕见疾病患病率。”
根据10年回顾性调查可以看出中国罕见病的种类和总量,省市级医院住院患者中可见1000种左右,随着诊断水平的提高,这一数字会逐渐增加。根据现有的数据,可以大致估算三甲医院的住院患者中罕见病患者约占1%~2%。中国每年因罕见病住院患者约100万人。
大多无药可用
到底还有多少罕见病患者像孟莹君那样在网络上发出求助?一个无奈的回答,使人倍感罕见病人群的孤独。
韩金祥介绍,在952种中国住院患者可见的罕见病中,国际上152种罕见病有相应的孤儿药上市,有16%的病种属于“有药可治”;952种中国住院患者可见的罕见病中,中国有50种罕见病有相应的孤儿药上市、获得临床批件或正在进行临床试验,仅有5%的病种属于“有药可及”。
目前在美国上市了497个孤儿药,这其中有124个孤儿药在国内获批上市,148个孤儿药已获临床批件,66个孤儿药开展了临床试验;目前欧盟上市了82个孤儿药,这其中有17个孤儿药在国内获批上市,19个孤儿药已获临床批件,12个孤儿药开展了临床试验。
“国内孤儿药的可及性低,进口药物占较大的比重;进口和国产新药都偏重于抗肿瘤类孤儿药,或有多适应症的孤儿药,真正的孤儿药少。”韩金祥表示。
幸运的是,孟莹君在中国还能找到一款能够对抗自己疾病的药,更多的罕见病患者则无法找到对症之药,无药可用。

“青霉胺其实还算不上是孤儿药,只是一种短缺药物,虽然需求量很小,但是信谊一直在坚持做一些短缺药,不过这次是原料供应商因GMP升级的问题,没法供应原料,所以我们才会停产。随着原料供应商恢复供应,我们将会立即投入生产。”上海信谊的一位负责人表示。
美国孤儿药指定数量从2002年的64个逐年上升,2013年达到260个。截止到2014年6月17日,FDA(美国食品药品监督管理局)共指定孤儿药3109个。欧盟2013年指定了124个孤儿药,较2012年略有减少,截止到2014年6月共指定1284个品种。日本的孤儿药指定数量也有上升趋势,2012年有 31个药物被指定,到2013年底共认定了319个孤儿药。到2015年,则有近500个孤儿药上市,已经进入中国的孤儿药也已达100多种。
“生产罕见病药物,企业不赚钱,也没有政府补贴和相关政策支持,虽然国家出台过一些相关的政策,但是还没真正落地,所以中国的药企缺乏研发罕见病药物的动力。对于一款药,患者人数在30万~50万时,一款药物才能赚钱,所以未来中国的罕见病定义可能会考虑这个患者人数倾向。”韩金祥表示。
正是因为发病率低,罕见病患者在医疗实践中往往处于弱势地位,因为药物研发的成本不能从正常的市场销售中获得回报,大多数罕见疾病不能获得相应的医疗,这直接导致了发病率和死亡率持续增加,对患者、社会和政府都造成了极大的负担。
“在中国,普通人刚摆脱缺医少药状况,国力还无法顾及这些罕见病的少数群体,当前经济发展还是处在照顾大众用药的需求上,还不能做到像美国那样对孤儿药研发给予补贴,随着经济的发展,大健康的推进,孤儿药也许会被新药开发作为热点。但是目前审批越来越难,虽然政府给出了一些支持信号,还没有政策法规出台,即使想做的,也感到时机不够成熟。”一位医药研发专家表示。
上述专家表示,“孤儿药在美国批准的数量占到全年批准的三分之一,每年有增加的趋势,专利有七年半的保护期,还有研发费用的减免和奖励,还能得到优先审批。其他领域的药品创新也越来越难,趋于成熟,所以美国很多药企去开发孤儿药。”
但是面对已经拥有上千万患者的罕见病市场,却因为国内缺乏针对罕见病药物研发生产相应的补偿和激励机制,以及国外的生产和研发企业无法在中国找到足够的市场,绝大多数孤儿药都存在短缺现象。

“支持罕见病用药研发注册,建立扩展性同情使用临床试验药物管理制度。对于罕见病药物,没有可以减少临床试验病例数量的办法。”3月23日,国家食药监总局副局长吴浈在“全国药品注册管理工作会议上”表示。
2009年原食品药品监督管理局颁布的《新药注册特殊审批管理规定》及2013年发布的《国家食品药品监督管理局关于深化药品审评审批改革进一步鼓励药物创新的意见》中,都规定对罕见病新药的注册申请实行特殊审批,优先办理,政策正在逐渐与国际接轨。但是因为缺乏落地措施,国内药企尚未付诸行动,罕见病患者的无药用、用药难、用药贵一直无法解决。
“孤儿药与罕见病救助,很难用市场经济来解决,当市场的手失灵,就应该由政府接盘,这是政府的责任。”一位药品协会专家表示。
韩金祥则认为,如果要提高中国孤儿药的可及性,应该在不断完善罕见病医保救助政策的同时,开辟绿色通道,加快引进国外已上市的孤儿药;使孤儿药的价格降低在可接受的范围内是进入医保的关键因素之一,而要达到这一目的,从长远看一个根本出路在于“孤儿药”的国产化;对于那些“无药可治”的罕见病,应 采取激励措施,鼓励企业进行创新性孤儿药的研发。
呼吁国家建独立诊疗系统
对于罕见病,中国还欠一个定义。韩金祥对定义提出了自己的思考:“可以从药物研发角度定义中国的罕见病,根据中国药物研发现状推算,如果某种疾病患病数少于30万~50万,药企缺乏研发动力,需要政策干预;我们同时提出,从药物研发的角度,患病数30万~50万可以作为划分中国罕见病的一个参考。患病率、疾病负担、可防可治性可以作为罕见病政策制定的参考依据。”
没有定义的罕见病,后面最关键的是其诊断。由于没有国家层面研究的整体部署,基层医生缺乏罕见病的相关指导;而高水平医院医生,缺乏确诊所需的诊断和药物支持。总体上,相关知识和信息缺乏。
“30%以上的罕见病,需要跑不少于5家医院,要看5~10个医生才能诊断清楚,44%被误诊为其他疾病;确诊大约需要5~30年时间;75%的治疗方案不正确。不要说基层医疗机构诊断不了,很多三甲医院的医生有时也无能为力,罕见病的诊断在源头也受到困顿。”韩金祥说。
他认为,如果对全国医生进行罕见病的培训,投资极大,不如建立一个罕见病诊疗系统,一旦有诊断不清楚的疾病,可以通过这个诊断系统,组织专家来会诊。“因为罕见病涉及身体所有的系统,不是哪个专科的问题,目前在深圳尝试的网上会诊就是一个很好的方式。下一步我们呼吁国家建立一个罕见病独立的诊疗系统。”
值得借鉴的是,一些经济较发达的国家对罕见病都启动了国家层面的研究计划:2005年法国启动国家罕见病计划、2006年欧盟成立罕见病研究中心、2010年比利时启动罕见疾病研究国家计划、美国启动未确诊病项目、澳大利亚的相关研究计划也即将启动。

目前,山东省罕见疾病防治协会组织了国内首个罕见病全国性组织——中国罕见疾病防治联盟。为了推动罕见病全国的摸底工作,今年2月底,韩金祥带领团队启动了罕见病例信息登记工作。
“罕见病的防治工作面临巨大挑战,特别是各地诊疗水平不平衡,罕见病基数不清,制约了优势资源的合理利用和相关政策法规的推进。罕见病例注册登记是国际通行的举措,是罕见病防治的基础性工作,但在我国长期未得以实施。”韩金祥表示。
目前极有限的流行病学统计数据,仅限于中国疾病预防控制中心2006~2007年对克雅氏病做过的统计、中山大学肿瘤防治中心2009年对鼻咽癌做过的数据统计。中国具有丰富的病例资源,但未得到充分利用,整体缺乏有影响力的研究成果,由于经费、人才的限制,仅限于病例的个案报道或零星的研究报道。
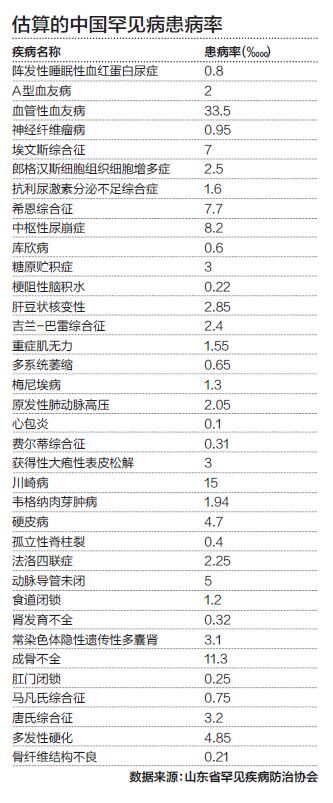
据韩金祥介绍,目前在我国罕见病科学研究、社会救治政策等方面都还有很多缺失,许多患者常常被误诊误治,缺少有效救治方法以及昂贵的费用常常令患者家庭陷入“绝境”。在他看来,庞大的患病人群和救治面临的困难已经让罕见病成为一个必须面对的“民生问题”。
“70%~80%的罕见病属于遗传性疾病,一个家庭常常有几个罕见病患者,而非只有一个患者,经济负担可想而知。在我们的调查中,有一次去为一个家庭的罕见病抽血,医务人员看到那个患者的家庭已经贫穷到无法形容的地步,临走时,医务人员悄悄留下200元放在桌上。”韩金祥表示。
韩金祥称,罕见病药品费用昂贵,没有纳入医保,患者自身无力承担。现行医保药品政策是为了满足大部分群众的卫生保健需要,是针对大多数常见病制定的,罕见病药品未能纳入其中,患者用药只能自费。而由于罕见病药物市场狭窄、单位成本高、国内罕见病药品制药产业几乎空白等原因,患者用药依赖进口,药价基本都很高,每年动辄花费十几万、几十万元,很多患者负担不起,使众多罕见疾病患者的健康和生命受到威胁。
“在罕见病医疗保障方面,青岛市先试先行,创新地设计了多方共付的保障模式,迈出了罕见病医保救助的第一步。”韩金祥表示。
本文来源:第一财经日报
标签:
最新文章
-
这篇台湾社工师写的文章值得借鉴:漫谈病友团体的力与美
-
小巢通行证
小巢通行证是登录使用我很好平台的帐号。 它是我很好推出...
-
小巢与其他提供网站开发设计的外包公司有什么区别?
小巢帮助病友组织搭建一套更符合创建者实际需求的多平台交...
-
患者康复需要“组织”帮助,一起谈谈中国病友组织的现状与未来
癌症的治疗,康复也是很关键的过程。在康复过程中,患者的...
-
摸底罕见病,待政府接盘
2017年2月14日,当许多人在庆祝甜蜜的节日时,25...
-
一文读懂:作为“全国看病中心”,北京医改到底改了什么?
3月22日,《北京市医药分开综合改革实施方案》正式发布...
 小巢学院
小巢学院
0条回复 / 1726 浏览
你需要先 登录 才可以回复